2015ǯ08��17��
��Ǣ�����վɤ����֤ȼ��š��Х����ޡ�������Ǣ��L-FABP�β�ǽ��
������ɡ� ��Ǣ�� CKD��������¡�¡�
�����ҤΤ褦����Ǣ�����վɤϡ�����֥ߥ�Ǣ�������ˤʤä��夫��յ�ǽ���㲼�����Τ����ꤵ��Ƥ��������ºݤΤȤ����յ�ǽɾ����ɬ�פʥ��쥢���˥�䥤�̥��Υ��ꥢ���¬����˻����Τ��ᤢ�ޤ�Ԥ��Ƥ��餺�����֤Ͼܤ餫�Ǥʤ��ä������θ塢�������쥢���˥��ͤ���յ�ǽ��任����eGFR����ڤ����櫓����������ˤ�ä����餫�ˤʤä����Ȥϡ����٤Ƥ���Ǣ�´��Ԥǥ���֥ߥ�Ǣ�����줿��˿յ�ǽ���㲼����櫓�ǤϤʤ��Ȥ������Ȥ�������֥ߥ�Ǣ�������ˤ⤫����餺eGFR��60mL/ʬ/1.73m2̤���δ��Ԥ����ʤǤθ�Ƥ�Ǥ�12.9%��JDDM����Ǥ�11.4%¸�ߤ������𤵤�Ƥ��롣
�����Τ褦�ʾ����ɤΤ褦�˰����٤����θ�Ƥ��³����졢���ǯ�˲������줿������Ǣ�³ز�����ܿ�¡�ز�ι�Ʊ�Ѱ���ˤ����Ǣ�����վɤ��´�ʬ��Ǥϡ�eGFR��30mL/ʬ/1.73m2̤���ξ��ˤϥ���֥ߥ��̵ͭ����鷺���������Ȥ���Ȥ��줿��
����������Ǣ�����վɤ�������Ǥ��뤳�Ȥν����������ƻ�Ŧ��������������Ǥ����פʰ���ܤ���ͳ�Ϥ������������Υꥹ�����⤤���Ԥ��Τ뤳�Ȥ���������ܤ���ͳ�ϡ�����֥ߥ�Ǣ�����δ��ԤϿ���ɻ�Υꥹ�����⤤�Ȥ������Ȥ�����2�˼������褦��GFR��30mL/ʬ/1.73m2���ڤ�ȿ���ɥ��٥�Ȥ����٤��⤯�ʤ뤬��GFR�����狼�������٤��㲼�Ǥ��äƤ�Ǣ����֥ߥ��٥뤬�⤱��п���ɻ�ϥ��ꥹ�����֤ˤ��롣�����ֿ���Ϣ�ءפȸƤ�Ǥ��롣
������ɲ��̤��㲼�����Ǣ����֥ߥ�����ä�ȼ������ɻ�ꥹ�����徺���롣
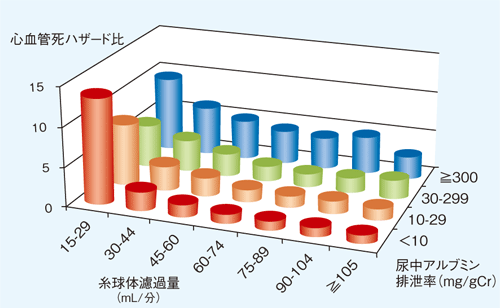
��Matsushita K, et al. Lancet 375(9731): 2073-2081, 2010����ޡ�
��������Ǥ����פʻ����ܤ���ͳ�ϡ����̥���֥ߥ�Ǣ����Ŭ�ڤ˼��Ť���Х���֥ߥ�����������˻�뤫��Ǥ��롣���ˤ�꺹�����뤬�����̥���֥ߥ�Ǣ��3��5��ϱ���������ǽ�Ȥߤ��롣����ˡ�����֥ߥ�Ǣ������˻��ȿ������ؤο�Ÿ�ꥹ�����㲼����Ф���Ǥʤ�������ɥ��٥�ȤΥꥹ�����㲼���뤳�Ȥ����餫�ˤʤäƤ������3�ˡ�
����վɤ��������ϡ����ѷ����ʹԷ�����ٿա�����ɥ��٥�Ȥ�ȯ��Ψ����������Ƥ�����
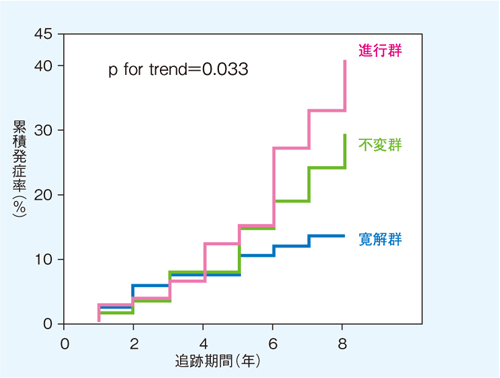
��Araki S, et al. Diabetes 56: 1727-1730, 2007����ޡ�
����...������俩����������ϸ��餷�Ĥġ��ɹ���HbA1c��ᤶ��
��mhlab��

 医療・健康情報グループ
医療・健康情報グループ



